«Конечно, у нас люди оживают, на то мы и реанимация»
О встречах со смертью, борьбе за жизнь и стремительных буднях реаниматологов

Линар Нурмухамедов — врач молодой, ему всего 37 лет. Но он уже заведующий отделением реанимации и интенсивной терапии №3 РКБ. О том, как тяжело спасать жизни, за что реаниматологи злятся на пациентов, почему среди этих врачей самый высокий уровень ранней летальности и как работать, если полтора года не был в отпуске, — в очередном портрете «Реального времени».
Несостоявшееся чемпионство
31 мая 2018 года команда врачей РКБ готовилась к финалу Спартакиады медицинских работников Республики Татарстан, к соревнованиям по перетягиванию каната. Один из активных участников, реаниматолог Линар Нурмухамедов, вышел на суточное дежурство и собирался наутро на соревнование — команда просто обязана была победить. С самого утра, с начала дежурства, он чувствовал, что у него болит живот. Но сначала значения этому придавать не стал, тем более что сутки выдались очень тяжелые: пациенты шли сплошным потоком, были и сложные случаи. Прислушиваться к своим ощущениям было некогда. Но…
— Представьте: дежурство идет, и как врач я понимаю, что все сильнее эта боль развивается, что-то странное во мне происходит. К вечеру пришло понимание, что надо бы показаться коллегам-хирургам. Сдал анализ крови. А присесть по-прежнему некогда: горячее было дежурство. До утра я дотянул на обезболивающих — тут уже и не врач понял бы: что-то серьезное происходит. В итоге утром сдал дежурство, своими ногами пошел в операционную — оказалось, у меня некроз сальника. Конечно, ни о каком перетягивании каната речи уже не шло. Написал ребятам: «Простите, я вас сильно подвел». Мне сделали лапароскопическую операцию, потом перевели в палату, я только вышел из наркоза… А наша команда ко мне пришла — с серебряными медалями. Справились о моем состоянии и заявили: «Вот если бы ты был с нами — мы бы, конечно, победили». Бывает и такое…
Этот простой рассказ — не о потере чемпионства. Он о том, что доктор-реаниматолог, тем более заведующий отделением, даже серьезно заболев, находит в себе силы довести работу до конца и не позволяет себе слечь. Своеобразное жертвование собой — до тех пор, пока стоишь на ногах…

Будучи подростком, я и решил, что хочу заниматься врачеванием — спасать жизни, быстро, четко и чтобы сразу же был результат. Моя импульсивная натура, думаю, повлияла на это немалым образом
Третье реанимационное отделение РКБ, пожалуй, одно из самых «бешеных» с точки зрения непрерывности рабочего процесса. Рабочая рутина здесь, как и в любой реанимации, состоит из постоянной борьбы со смертью, ведь реаниматологи принимают пациента в самом тяжелом состоянии, когда его надо вырвать из лап смерти, как метко выражается Линар Ильдарович. И уже потом, приведя больного к относительной стабильности, его переводят отсюда в профильные отделения Республиканской клинической больницы. Нурмухамедов здесь работает с 2013 года.
«Хотел спасать жизни — быстро, четко и чтобы сразу увидеть результат»
Еще подростком Линар хотел стать реаниматологом — уже к классу 9-му осознал, что его тянет в медицину. Причем именно в ту ее область, которая относится к самым сложным и стремительным, — в реаниматологию. Корни этого желания он видит в том, что его отец часто болел, процесс его спасения мальчик видел неоднократно.
— Будучи подростком, я и решил, что хочу заниматься врачеванием — спасать жизни, быстро, четко и чтобы сразу же был результат. Моя импульсивная натура, думаю, повлияла на это немалым образом, — рассказывает Линар Ильдарович.
В 2000 году юноша поступил в медицинский университет, окончил его в 2006-м и поступил в ординатуру. В то время ординаторы имели право сразу работать врачами, тогда еще не было обязательного требования врачебного сертификата. Поэтому Линар Ильдарович с начала ординатуры пошел работать — врачом на скорой помощи, параллельно устроился в паллиативную неотложку при РКОДе, да еще и совмещал это с работой анестезиолога-реаниматолога в Казанской горбольнице №18.
Я последовательно прошел все ступеньки развития врачебного опыта — от студента вырос до врача, имея постоянную практику. В годы ординатуры я уже много и плотно работал с пациентами
— Так что я последовательно прошел все ступеньки развития врачебного опыта — от студента вырос до врача, имея постоянную практику. В годы ординатуры я уже много и плотно работал с пациентами. Это потом все усложнили, и теперь ординатор без сертификата, в одиночку, не имеет права проводить с пациентом множество манипуляций. Сегодня ответственность за то, что он сделает, несет врач, который при нем находится. А тогда все было лояльнее, и мы уже в ординатуре знали, как работать с пациентами, — рассказывает доктор.
В то время молодого ординатора уже оставляли одного на ночном дежурстве в 18-й больнице в качестве анестезиолога-реаниматолога — без поддержки в виде более опытных врачей. Сегодня Нурмухамедов удивляется: насколько смелым был заведующий, который доверял ему такую ответственность. И он ожесточенно учился: дежурить по неотложной помощи в крупной больнице, опекая и неврологию, и терапию, и хирургию, и экстренные операции, — все было тогда…
Правда, сейчас он говорит:
— Я, сегодняшний, не рискнул бы пройти этот путь заново. Бог миловал меня, конечно, от каких-то серьезных осложнений, от резонансных происшествий. И старшие коллеги всегда помогали — им можно было позвонить в любой момент, а в сложных случаях они приезжали в любое время суток. Так или иначе, руководство клиники — мой руководитель, начмед, главврач — доверили мне пациентов и допустили ординатора одного работать реаниматологом. Там я и остался после окончания ординатуры, с 2008 по 2013 год. И даже перейдя в РКБ, продолжал совмещать — брал там дежурства в неотложке. Тяжело было разорвать с ними отношения, потому что работа врача-реаниматолога имеет семейный характер. Мы так сплетены близкими узами. Мы ведь работаем командно. Одному, в две руки, вытащить тяжелый случай очень тяжело…

Работа врача-реаниматолога имеет семейный характер. Мы так сплетены близкими узами. Мы ведь работаем командно. Одному, в две руки, вытащить тяжелый случай очень тяжело…
«Наша работа очень быстрая, надо ориентироваться мгновенно»
В этом отделении за пациента в буквальном смысле бьются доктора, потому что сюда поступают люди, жизнь которых под угрозой.
— Наша работа очень быстрая, мы должны ориентироваться мгновенно. Пациент появляется у нас в крайне тяжелом состоянии, требующем ургентных манипуляций, которые должны спасти ему жизнь. И не только спасти, но и сохранить ее качество, нивелировать отсроченные осложнения… Так что наша минутная работа определяет жизнь человека на многие годы вперед. Я оцениваю ситуацию за секунды, выигрываю своими действиями минуты, эти минуты определяют следующие часы, а они, в свою очередь, долгие годы пациента после встречи со мной. Такая вот цепочка, — говорит Линар Ильдарович.
Конечно, бывают и менее напряженные моменты — например, когда в отделение реанимации привозят пациента после плановой операции (если ему требуется наблюдение в условиях интенсивной терапии). Это считается рутиной (но это не значит, что таким пациентам уделяется меньше внимания).
А если случилась беда — скорая помощь звонит в больницу, предупреждает медиков о том, что везет человека в крайне тяжелом состоянии. Те выводят реанимационную бригаду в приемное отделение — и стоят там наготове. В первые же секунды оцениваются витальные функции, принимаются мгновенные решения, в зависимости от ситуации. Например, если пациент не дышит, вероятно, у него клиническая смерть, и тогда его судьба зависит от того, сколько времени прошло с момента остановки сердца. Через 5 минут начинает умирать головной мозг. Поэтому действовать нужно без раздумий: пациента интубируют, пытаются запустить ему сердце, ставят капельницу или кладут под аппарат ИВЛ. Все это длится от нескольких секунд и порой до часа — хотя по протоколу полноценные реанимационные мероприятия должны проводиться до 40 минут. А когда пациента стабилизируют — его либо кладут до полной стабильности в реанимацию, либо, если это необходимо, передают хирургам в операционную.
— И для нас это человек без пола, без возраста. Мы видим просто пациента в критическом состоянии и пытаемся вытащить его с того света. Конечно, у нас люди оживают, на то мы и реанимация, — улыбается доктор. — Но даже если случаются чудеса, мы воспринимаем их спокойно, не разбирая случаи на удивительные и не очень. Разное, конечно, бывает…

Для нас пациент — это человек без пола, без возраста. Мы видим просто пациента в критическом состоянии и пытаемся вытащить его с того света. Конечно, у нас люди оживают, на то мы и реанимация
«Качество реанимации зависит от физической силы врача и от его выносливости»
Работа реаниматолога очень специфична. Линар Ильдарович рассказывает, что врач во время работы прикладывает массу физических усилий — взять хотя бы непрямой массаж сердца. Оказывается, его нужно делать с частотой не менее 100 толчков в минуту, а длиться это может одну-две минуты, а может, и час, причем толчки должны быть очень сильными:
— Так что физически это очень трудоемкий процесс. Поэтому качество реанимации зависит от физической силы врача и от его выносливости: реаниматолог не имеет права останавливаться, потому что в непрямом массаже сердца не должно быть пауз, здесь каждая секунда дорога. Но вы себе не представляете, какой это успех — восстановить сердцебиение и дыхание. Каждый раз испытываешь эту радость. Как впервые.
Еще одна особенность — работа реаниматолога чаще основана на слепых фактах. Доктор рассказывает:
— Мы сначала оцениваем только жизненные показатели, на иное нет времени. Диагностику проводим потом, после стабилизации состояния, будь то КТ, рентген, УЗИ. Так что сначала ведем пациента слепым методом, основываясь на своих предположениях, по клинике, которая у него развивается. Часто нет у пациента ни диагностических показателей, ни лабораторных данных. Это терапевту «везет» — к нему больной сам приходит, да еще и медицинскую карту несет с собой. А мы играем на закрытых картах, и открываем их очень медленно, по очереди. Мы даже кровь не всегда можем взять на общий анализ — ведь когда у человека нет давления, периферические сосуды у него спадаются и в вену не попасть.
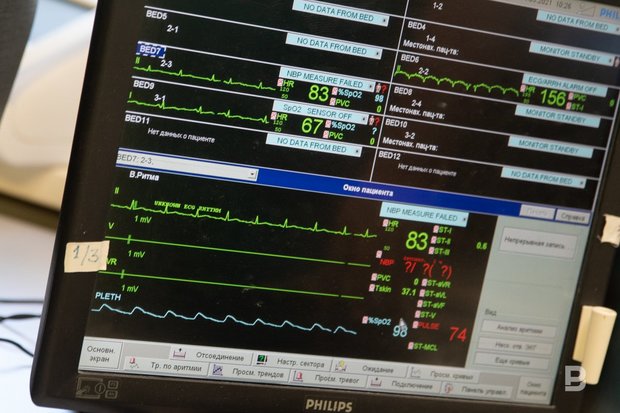
Мы сначала оцениваем только жизненные показатели, на иное нет времени. Диагностику проводим потом, после стабилизации состояния, будь то КТ, рентген, УЗИ
В таком случае ставятся катетеры в крупные магистральные вены — и тут на сцену выходит реанимационная медсестра. Линар Ильдарович говорит о медсестрах с огромным уважением:
— Реанимационная медсестра дает гарантию спокойствия в эффективности твоих действий. Потому что ты один никогда не сможешь оказать полноценный объем помощи. Тебе всегда нужны золотые руки медсестры, которая с ходу войдет в вену, пока ты будешь возиться со своими манипуляциями. Так что реанимация — это слаженная работа, и нельзя все заслуги в спасении жизни возложить только на себя. Мы так часто забываем о наших медсестрах, но без них у нас ничего не получилось бы. Они обеспечивают венозный доступ, собирают систему, обеспечивают введение лекарств. Они слушают каждую мою команду, понимают нас с полувзгляда, с полужеста. Это настолько отлаженный механизм взаимодействия!
Кстати, перейдя в РКБ в 2013 году, Нурмухамедов привел за собой двух медсестер, в которых был уверен, как в себе. И сейчас они работают в его отделении и передают свой большой опыт другим коллегам.
И наконец, третье свойство, отличающее работу реаниматолога от большинства других врачебных специальностей, — универсальность. Этот врач должен ориентироваться во всех ургентных состояниях, будь то нейротравма, травматический шок, инфаркт миокарда или любое другое. Через отделение Нурмухамедова в эпоху ковида проходили абсолютно все тяжелые пациенты без видимых симптомов коронавируса, поступавшие в РКБ, — именно тут находилась буферная зона. Так что каждый день персонал мог встретиться абсолютно с любыми случаями: тут были и ДТП, и падения с высоты, и инфаркты, и инсульты, и отравления, и многие другие человеческие несчастья. И ковид. Сегодня буферную зону расформировали, и теперь это снова стандартная реанимация, куда поступают тяжелые пациенты из приемного отделения.
— Мы должны знать всё. Ведь наша задача — определить, что с пациентом, попытаться скомпенсировать все функции и лабораторные показатели и потом уже передать в руки врача профильного отделения, который будет вести и курировать пациента, — поясняет доктор.

Мы должны знать всё. Ведь наша задача — определить, что с пациентом, попытаться скомпенсировать все функции и лабораторные показатели и потом уже передать в руки врача профильного отделения
Бывает так, что с ходу не удается определить все причины ухудшения состояния пациента. Сложных случаев, когда для врачей с самого начала закрыты не один, а несколько наборов карт, хватает. Линар Ильдарович приводит пример:
— Недавно у нас был пациент. 45 лет, благополучный, социально адаптированный, вел здоровый образ жизни. И в один момент он резко встал — и упал. И оказался сразу в коме. Его привезли сюда, он плохо дышал, у него было очень высокое давление, его надо было компенсировать. Оказалось, что у него в мозге разорвалась аневризма, и это привело к такому обширному кровоизлиянию, что он моментально впал в кому. Но было и еще кое-что: во время диагностики и реанимационных мероприятий мы обратили внимание на то, что у него начал падать гемоглобин в крови. При этом никаких наружных кровотечений не было. Но при детальном обследовании оказалось, что когда пациент упал, он получил еще и закрытую травму брюшной полости — подкапсульный надрыв селезенки. И это мы обнаружили по совершенно косвенным признакам... К сожалению, аневризма его убила — мы не смогли ничего сделать.
«Со смертью мы встречаемся каждый день»
Как горько шутит Линар Ильдарович, если у каждого доктора есть свое кладбище, то у реаниматолога оно имеет огромные размеры. Такова специфика работы отделения — здесь, как нигде, видно, как хрупка человеческая жизнь и как тонка грань, отделяющая ее от смерти. Доктор темнеет лицом, когда разговор заходит о смерти, постоянно крадущейся рядом с реаниматологом.
— Констатировать ее эмоционально тяжело. Это, конечно, наша работа, и со смертью мы встречаемся каждый день. Порой даже несколько раз за смену. К сожалению, такова наша жизнь, и от этого никуда не денешься. Особенно тяжело мириться со смертью молодого пациента, и вдвойне тяжело — если он только что создал семью или у него маленькие дети. Такое воспринимается тягостно.

Особенно тяжело мириться со смертью молодого пациента, и вдвойне тяжело — если он только что создал семью или у него маленькие дети. Такое воспринимается тягостно
Линар Ильдарович на минуту замолкает. Смотрит в сторону.
Потом продолжает:
— Я за все эти годы так и не смог привыкнуть к этому, реагирую очень эмоционально. И не я один. Самый большой процент выгорания — среди врачей нашей специальности, и самая высокая ранняя летальность — тоже у нас. Это американские и европейские данные. Редко какой реаниматолог здоровым и бодрым доживает до пенсионного возраста — мои коллеги переживают инфаркты, инсульты. Потому что эта серия стрессов — она же вся копится. Так что болеют доктора и рано уходят вовсе не из-за того, что мы пьем или курим, как бытует мнение. Человека съедает стресс.
Рассуждая о смерти, доктор вспоминает об особой категории пациентов — пожилых людях, как правило, религиозных, которые считают, что жить им, пожалуй, хватит.
— Например, бабушка убеждена: «Я прожила большую достойную жизнь, у меня дети, внуки, правнуки. Уже и умирать пора, не трогайте меня больше, пожалуйста». Или бывает даже такое, что бабушка хорошо компенсирована, вышла из кризиса, уже начинает понемногу есть и даже ходить может. И вдруг она спокойно тебе говорит: «Я сегодня умру, сынок, ничего не делай». Ей говоришь: «Ну что же ты, бабушка, у тебя хорошие показатели, тебе жить и жить». И к вечеру внезапно приходит медсестра и сообщает тебе, что бабушка берет и умирает, на фоне совершенного благополучия. Так что, наверное, к смерти надо просто быть готовым — ощущать, что она рядом и что ты скоро уйдешь. И такие вещи бывают в нашей работе…
Теряя пациентов, врач в первую очередь задает себе вопрос: а правильно ли он действовал? И Нурмухамедов говорит то же самое, причем вспоминает свой первый случай встречи со смертью один на один:
— Я работал на скорой помощи, еще в ординатуре. Мы приехали к пациентке на вызов, она открыла нам дверь сама. Вызов был отложенным — скорая ехала 40 минут, я на всю жизнь запомнил эту цифру. И у пациентки был отек легких. Она начала резко уходить, ситуация прогрессивно ухудшилась, отек легких усугублялся, все наши действия были тщетны... И когда все это закончилось, на следующем дежурстве меня вызвал завотделением и сказал: «Линар, когда я работал на скорой, я неоднократно заезжал к этой женщине, отек легких у нее был рецидивный». Он понимал мои переживания — и хотел успокоить меня, объяснить, что это не я виноват в этой смерти.
Но до сих пор всегда, проводя оценку, ты строго спрашиваешь с себя — все ли ты сделал в полном объеме и должным образом?

Самый большой процент выгорания — среди врачей нашей специальности, и самая высокая ранняя летальность — тоже у нас
«Мы только посредники между Богом и пациентом»
Отдельный пласт работы — общение с родственниками пациентов. А учитывая, что здесь легких случаев просто нет, то и легкого общения тоже не получается. Доктор рассказывает: еще до карантина, когда в реанимацию начали пускать родственников, это осложнило работу врачей. Не до всех получалось сразу достучаться, не каждому можно было объяснить, что происходит с его родным человеком. Но задача доктора — облегчить боль близкому, даже если пациент уходит.
— Когда жизнь пациента на грани, мы должны дать это понять его близким. Чтобы им было не так больно в дальнейшем. И главное, что мы пытаемся донести, — мы только посредники между Богом и пациентом. Да мы и сами так воспринимаем свою работу. Если человеку суждено сегодня умереть — его не спасти. Не знаю, должен ли я, как врач, это говорить, но не мне решать, сколько человеку отведено жить. Я, со своей стороны, воспринимаю себя как инструмент, который посылается свыше человеку, чтобы помочь ему выжить. И делаю все, что в моих силах. И когда мы спасаем человека — значит, ему суждено жить еще, значит, не все он сделал в своей жизни.
Родственник пациента, прежде чем пройти в реанимационное отделение, должен доказать свою личность и степень родства, подписать ряд бумаг (например, о том, что нельзя пользоваться в отделении фото- или видеокамерой). Доктора разговаривают с ним о том, что допустимо, а что нет. Общение с врачом, как правило, проходит на достаточно тяжелой волне. И тяжело не только посетителю. Линар Ильдарович рассказывает:
— Тяжело слышать надрывный плач родственника, когда он чуть не на коленях умоляет спасти его близкого человека. Это все тоже переживания, и они тоже проходят через каждого врача. Конечно, мы на словах спокойно между собой обсуждаем ситуацию, но наступает момент, когда мы все замолкаем. Потому что переживания — они все равно идут. Даже уходя с работы вечером, мы несем это домой с собой. У меня не получается закрыть за собой дверь в отделение, и остальные наши доктора то же самое говорят. Бывает даже, что ты уже заснул, а этапы реанимации все равно проходишь снова и снова, даже во сне. И ты будешь думать: может быть, надо было действовать по-другому. Сомнения всегда есть. И наша работа вся из них состоит. Всегда.

Не знаю, должен ли я, как врач, это говорить, но не мне решать, сколько человеку отведено жить. Я, со своей стороны, воспринимаю себя как инструмент, который посылается свыше человеку, чтобы помочь ему выжить. И делаю все, что в моих силах
«Боже, ну что ты с собой сделал...»
Линар Ильдарович с горечью констатирует: реанимация РКБ никогда не бывает пустой. Люди болеют, причем молодеют традиционно «пожилые» заболевания — тот же инфаркт перестает быть болезнью старшего поколения.
— К сожалению, люди бездумно изнашивают свои организмы. Молодеют инфаркты и инсульты, мы все чаще встречаемся с тяжелыми заболеваниями сердца у молодежи. Представьте, 27 лет — у него коронарный синдром. Ну как так? Представляете, каково в таком молодом возрасте состоять на учете у кардиолога и в перспективе иметь шансы не дожить до 50 лет? Иногда поступает пациент примерно моего возраста, а ты смотришь на него — и сердце сжимается: «Боже, ну что же ты с собой сделал…». Это страшно, очень страшно.
Доктор констатирует, что заболеваемость растет, причем по самым разнообразным нозологиям. Увеличивается количество хронических больных. И есть люди, которые, кажется, просто не ценят свою жизнь.
— У него декомпенсация сердечной деятельности. Мы его вытаскиваем с того света, всю ночь на ногах, к утру валимся. Предположим, это нестарый еще мужчина, лет 55. Мы над ним работаем, потом кардиологи, мелкими шагами мы все вместе его спасаем и лечим. И при выписке ему специалисты дают рекомендации. А он их не выполняет. Лекарства не пьет, образ жизни не меняет. И довольно быстро снова попадает к нам. И представляете, как нам, врачам, обидно? Пациент настолько наплевательски относится к нашему труду, к своей жизни… У него даже порой нет осознания того, как близко он был к последней черте. И вот когда он к нам попадает повторно — вы себе представить не можете, какая это для нас досада, когда он сам, своими руками продолжает себя губить. Это я не придумываю, такие случаи мы встречаем регулярно.

Понимание и осознание ценности жизни особенно остро чувствуется в этих стенах
Нурмухамедов с горькой усмешкой говорит, что врач-реаниматолог никогда без работы не останется. И призывает пациентов беречь себя, браться за ум и прекращать наплевательски обращаться со своим организмом — второго ему не дадут.
— Понимание и осознание ценности жизни особенно остро чувствуется в этих стенах, — говорит доктор.
Медицинская семья
Линар Ильдарович женат, у него двое сыновей — 6 и 8 лет. Жена его тоже врач — она нефролог, работает в диализном центре.
— Когда я еще был студентом, мне взрослые врачи всегда говорили, что у доктора моей специальности жена обязательно должна быть из медицинской среды. Чтобы понимала, почему меня нет никогда дома. Чтобы знала специфику моей работы. Так и вышло. Мы оба медики, у нас разговоры дома — обсуждение пациентов, тяжелых или интересных моментов. Жена приходит с работы — рассказывает о своих пациентах, я прихожу — то же самое. Так что у нас медицинская семья, до мозга костей. Отдыхать от медицины не получается.
В отпуске Нурмухамедов не был уже около полутора лет — и это все, что надо сказать о том, как прошла для реаниматологов эпидемия ковида. В 2020 году ни один из докторов его отделения в отпуске не был, и только сейчас «первые ласточки» начинают выходить в это слегка забытое состояние. Но он шутит: отдохнуть успел, как раз когда болел коронавирусом, целых 15 дней. А потом — снова в строй.
В его отделении была буферная зона, а значит — русская рулетка: ты не угадаешь, «положительный» пациент перед тобой или «отрицательный». Переболели все доктора, и теперь третья реанимация — самое чистое от ковида отделение, там стопроцентный коллективный иммунитет.

Для врача моей специальности эмоциональная разгрузка — это физический труд, причем не просто пойти в качалку, а когда делаешь какие-то вещи с конкретным результатом
Но когда все-таки выдаются выходные дни, Линар Ильдарович стремится уехать… в деревню, к маме, помахать топором или лопатой:
— Работаю там в огороде или как-нибудь еще по хозяйству. Мне это дает большую отраду. Для врача моей специальности эмоциональная разгрузка — это физический труд, причем не просто пойти в качалку, а когда делаешь какие-то вещи с конкретным результатом. Мама моя это прекрасно понимает: я там такую отличную разгрузку получаю. Физическая усталость отлично лечит!
«Влюблен в работу всю свою профессиональную жизнь»
Когда спрашиваешь, что больше всего Нурмухамедов не любит в своей работе, он, не задумываясь, делится:
— Больше всего смущает то, что работа реаниматолога остается за кадром. Ведь пациент поступает к нам в крайне тяжелом состоянии, а значит, он не видит и не может здраво оценить нашу работу. Мы выводим их на стадию компенсации и передаем в профильное отделение. Ведь реаниматолог не лечащий врач, его задача — не дать человеку умереть. И ведь это — очень важная задача. Но не каждый человек видит заслугу реаниматологов, которые спасают ему жизнь. Про нашу работу редко упоминают — и мне обидно бывает и за себя, и за своих коллег. Почему-то наша деятельность остается за барьером видимости…
Но когда спрашиваешь, не хотел бы он в перспективе перейти в другую специальность, доктор отвечает, что единственная причина, которая могла бы его на это подвигнуть, — сомнение в физических возможностях, потеря выносливости. Но до нее еще далеко: ему всего 37, он полон сил и энтузиазма.

Работа наша тяжелая и в прямом, и в переносном смысле. Но я в нее влюблен всю свою профессиональную жизнь. Я весь в ней до мозга костей. И думаю, что сделал правильный выбор
— Мы люди, порабощенные своей профессией. Я встаю в 5.20 и ухожу на работу, вечером ухожу домой когда придется. Мы же не можем по часам бросить реанимировать пациента со словами «У меня закончился рабочий день». Редко врач нашей специальности сдает смену и уходит. Ведь если бы не мы, не было бы той бабушки 93 лет от роду, которая поступила к нам в тяжелом состоянии, а потом мы перевели ее лечиться дальше. И не выжил бы месяц назад тот 102-летний ветеран войны с двусторонней пневмонией. Мы понимали, что в таком возрасте класть его под ИВЛ и потом вернуть — невозможно. И надеялись, что он раздышится. И получилось! Работа наша тяжелая и в прямом, и в переносном смысле. Но я в нее влюблен всю свою профессиональную жизнь. Я весь в ней до мозга костей. И думаю, что сделал правильный выбор.